Grupo realiza visitas ao ecossistema de inovação em saúde de Pelotas em busca de parceria, geração de negócios e trocas de conhecimento
Integrantes do South Collab Health (SCH) realizam uma visita ao ecossistema de inovação em saúde de Pelotas, buscando fomentar a inovação e busca parcerias, geração de negócios e trocas de conhecimento sobre esse setor em expansão. Essa missão técnica pioneira ocorreu nos dias 14 e 15 de junho de 2023.
Com um setor que movimenta mais de 12 bilhões de reais por ano no estado do Rio Grande do Sul, o SCH busca promover o desenvolvimento socioeconômico regional a partir da colaboração das mais de 60 instituições que compõem o grupo, o qual está presente nas oito regiões do estado: Região Metropolitana e Litoral Norte, Região Sul, Região Fronteira Oeste e Campanha, Região dos Vales, Região Produção e Norte, Região Noroeste e Missões, Região da Serra Gaúcha e Região Central.
A cidade de Pelotas foi escolhida por ser um polo de referência na área, contando com o APL da Saúde (Arranjo Produtivo Local do setor), associação de empresas e instituições, a qual tem como missão promover a articulação, a cooperação e a coordenação de ações no setor da saúde para geração do desenvolvimento regional.
O grupo SCH chegou na cidade na última quarta-feira com ônibus oferecido pelo Sebrae RS.
Dia 1 da Missão
Visita à indústria Lifemed
A primeira parada foi na Lifemed, com visitação guiada pelo Leonardo Reichow pela empresa e almoço oferecido pela organização. A Lifemed faz parte do grupo e é uma empresa referência no país, com mais de 40 anos de atividade no desenvolvimento de produtos, dispositivos e equipamentos médicos, que estão presentes em mais de 2000 hospitais.






Painel na Fenadoce
Após, o grupo se dirigiu para a Arena da Inovação SebraeX na Fenadoce, onde todos prestigiaram o painel intitulado ‘South Collab Health: a transformação dos hospitais por meio de novas tecnologias e práticas’, que teve uma discussão muito rica com os convidados:
Thomas Troian, Coordenador do Atrion – Centro de Inovação do Hospital Moinhos de Vento, Geraldo Aguiar, Gestor de Projetos e Inovação do Hospital Ernesto Dornelles, Thiago Vieira Collares, Gerente de Ensino e Pesquisa do Hospital Escola da UFPel e Diego Leite Nunes, Médico intensivista e CMIO da Lifemed, com a mediação do Leonardo Reichow, Presidente do Conselho de Administração do APL Saúde Pelotas. Após esta apresentação, os participantes tiveram a oportunidade de interagir e fazer networking durante a visita à feira.
Dia 2 da missão
No segundo dia de missão, ocorreram diversas visitas, iniciando por uma visita técnica à indústria Freedom, fabricante nacional de cadeiras de rodas manuais, motorizadas, scooters e elevadores elétricos.


Visita ao Pelotas Parque Tecnológico
Em seguida, fomos ao Pelotas Parque Tecnológico, onde participamos de uma rodada de pitches com 2 startups residentes do parque, visitando os espaços da Incubadora de empresas da UCPel, Incubadora Conectar, REINCSUL-IFSUL, Faculdade SENAC e outros.


Visita ao Hospital Escola UFPel
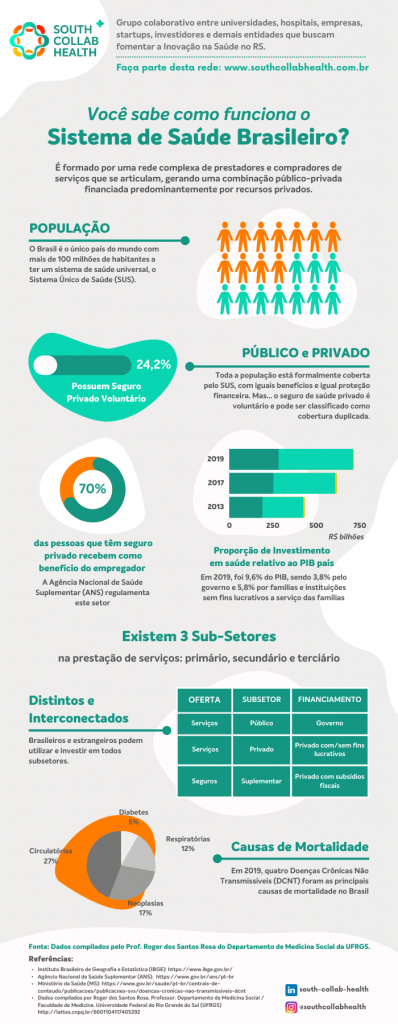
Após a visita ao parque, o grupo se dirigiu ao Hospital Escola UFPel para apresentação do Centro de Pesquisa Clínica e Laboratório de Simulação do HE/UFPel.
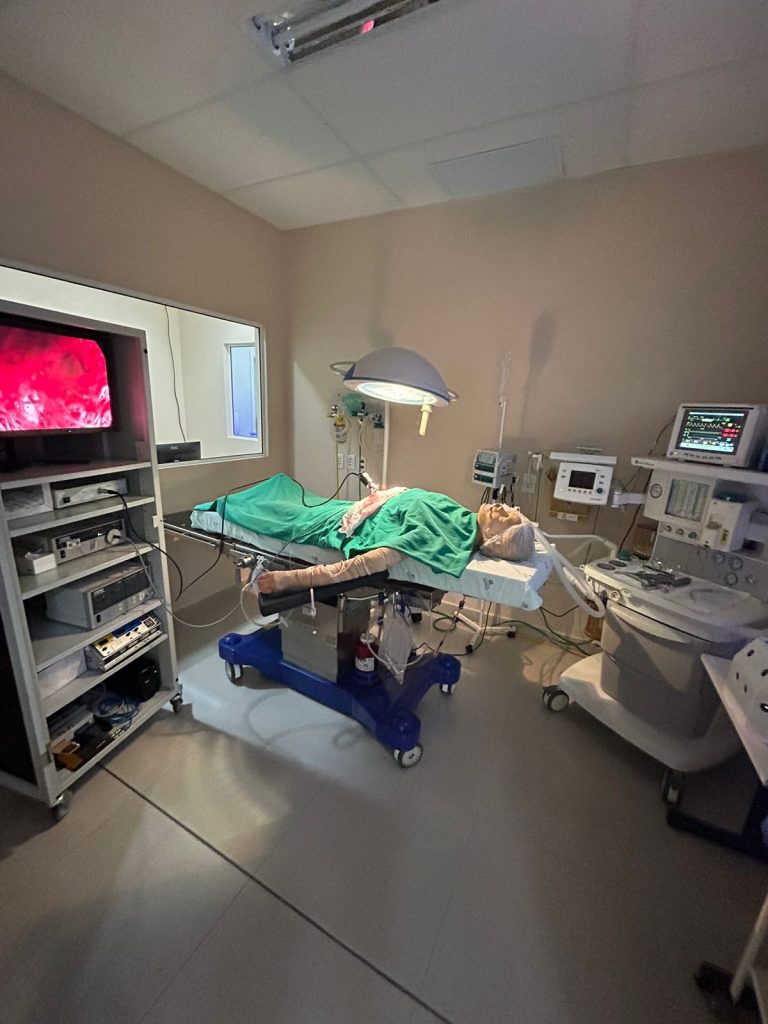

Visita ao Campus Saúde da UCPel
Por último, ocorreu a visita ao Campus Saúde da UCPel. O grupo participou da visita ao Laboratório de Simulação Realística do curso de Medicina e Enfermagem, onde ocorrem atividades voltadas para os alunos desta área.
Fomos recebidos pelo Ezequiel Megiato, Pró- Reitor Acadêmico, Cayo Moraes Lopes, Coordenador do Curso de Medicina, Ana Cristina Kraemer Moraes, Professora e Coordenadora do Projeto Health UX Lab – Laboratório de Simulação, Usabilidade e Avaliação de Tecnologias para a Saúde, vinculado ao Programa INOVA RS.
O laboratório de simulação realística será ampliado através de um projeto em parceria com a Lifemed e do INOVA RS que além de função acadêmica prestará serviços para empresas de que desenvolvem equipamentos eletromédicos.
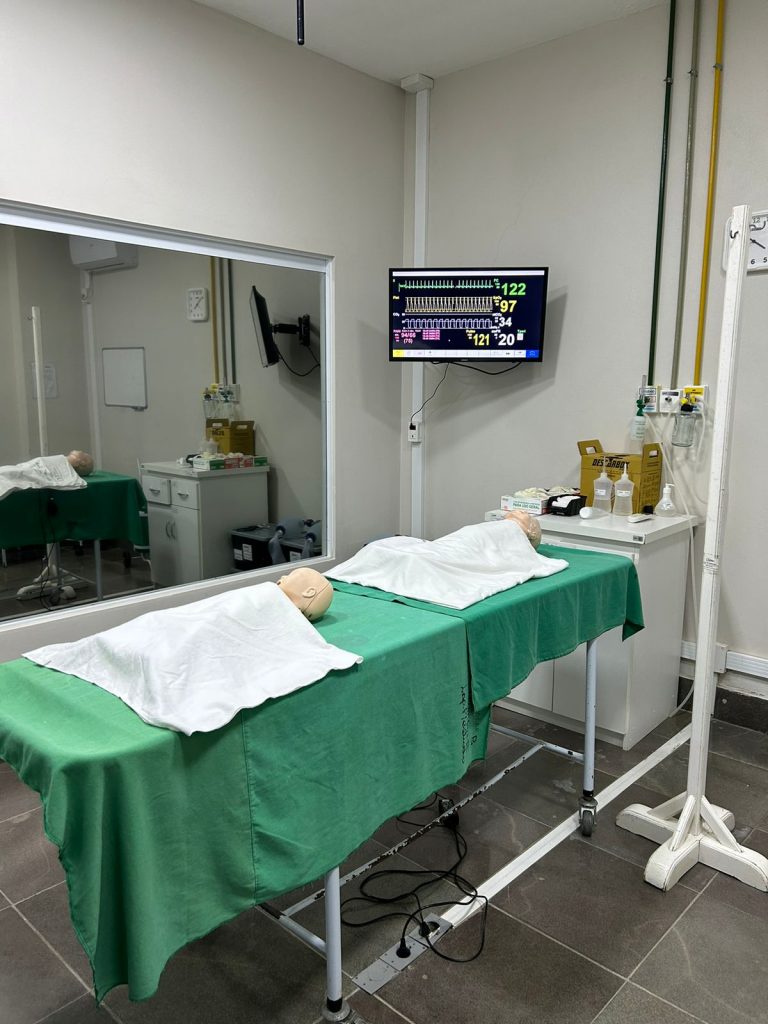
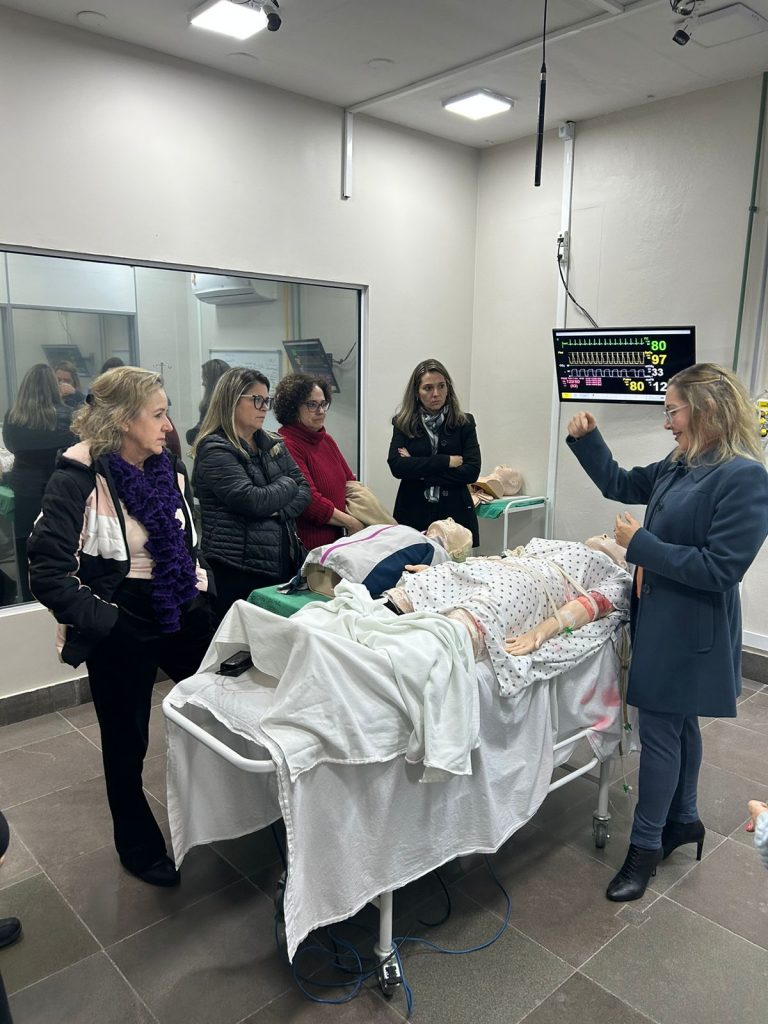
Após essa visita, encerrou a missão South Collab Health ao ecossistema de inovação em saúde de Pelotas.
>>> A organização da missão e apoio foi oferecido pelo Sebrae RS, integrante do grupo.